Безопасность лекарственной терапии — современный тренд госпитальной фармации
С. Умаров, доктор фармацевтических наук, профессор кафедры военной фармации Военно-медицинской академии им. С. М. Кирова
Для медицинских и фармацевтических специалистов завершившийся 2012 год можно считать знаковым. Именно в декабре прошедшего года на совещании Правительства РФ под председательством премьер-министра РФ Д. А. Медведева министр здравоохранения РФ доложила, что «Стратегия лекарственного обеспечения населения Российской Федерации на период до 2025 года в целом одобрена». Ожидается, что упомянутая Стратегия будет утверждена приказом Минздрава России не позднее 15 февраля 2013 года. В этой связи одним из целевых приоритетов государственной политики в сфере лекарственного обеспечения становится качество, эффективность и безопасность лекарственных препаратов. Для достижения этой цели предусматривается совершенствование государственной системы в сфере обеспечения и контроля эффективности и безопасности лекарственных препаратов на всех этапах их обращения, включая госпитальное звено.
Актуальность проблемы безопасного и эффективного применения лекарств в условиях лечебного учреждения подтверждается мировым опытом. Так, по данным американского Института проблем медицины (Institute of Medicine — IOM), от 44000 до 98000 американцев умирают по причинам, связанным с ошибками медицинских работников. При этом более 78% таких ошибок непосредственно относятся к нерациональному назначению и применению лекарств. Что касается финансовых затрат, то на устранение таких ошибок ежегодно расходуется около 3,5 млрд долл.[2, 9].
Проблема медицинских ошибок характерна не только для США, но и для большинства стран. Это подтверждают данные, опубликованные в Меморандуме ВОЗ по национальной стратегии в области безопасных лекарственных средств и надлежащего их использования. В частности в нем отмечено, что в мире нежелательные лекарственные реакции являются причиной госпитализации до 20% больных, в результате на проблемы, связанные с лекарственными средствами, тратится до 15–20% бюджета здравоохранения. При этом ежегодные издержки, связанные с лекарственными осложнениями, составляют в США — более 177 млрд долл. в год, в Великобритании — 446 млн долл., в Германии — 588 млн долл.[4].
Что касается нашей страны, то официальные данные по этой проблеме отсутствуют. Однако по данным Независимого института социальной политики (г. Москва), доведение лекарственного препарата непосредственно до пациента и, соответственно, результативность и качество лечения осложняются следующими причинами:
- недостаточностью финансирования ЛПУ для обеспечения лекарственными препаратами в нужных объемах;
- отсутствием в стационарах высокоэффективных лекарств из-за политики минимизации расходов на лекарственные препараты, проводимой руководством стационара: деньги на покупку современных лекарств есть, но они тратятся на другие нужды, например, на покупку оборудования;
- отсутствием медикаментов из-за искусственного создания их дефицита самими врачами [1].
По мнению ФГУ ЦНИИОИЗ Росздрава (г. Москва) в основе такого неэффективного использования ресурсов лежит, прежде всего, кризис управления бюджетными медицинскими учреждениями, который порожден в большинстве случаев отсутствием у руководителей этих учреждений, а также работников вышестоящих над ними органов страха перед возможностью быть привлеченными к ответственности за неэффективное управление и использование ресурсов [3].
Одним из путей решения вышеупомянутых проблем является использование современных информационных технологий и программно-аппаратных комплексов, обеспечивающих:
- формирование электронных врачебных назначений;
- применение лекарственных препаратов в форме персональной дозы.
Применение лекарственных препаратов в форме персональной дозы
Согласно определению, персональная доза (Unit Dose) представляет собой перечень лекарственных средств (изделий медицинского назначения), назначенных лечащим врачом конкретному пациенту на конкретную дату (время).
При этом каждая лекарственная форма находится в индивидуальной упаковке, имеющей исчерпывающую информацию (наименование, серия, срок годности и др.).Такие индивидуальные упаковки для каждого пациента скреплены между собой механическим путем и снабжены информацией о пациенте. Дополнительное представление информации в виде штрих-кода исключает ошибку при непосредственной реализации врачебных назначений у постели пациента.
Кроме того организация лекарственного обеспечения, основанная на принципе персональной дозы, обеспечивает, по данным «Joint Commission International», достижение семи целевых показателей безопасности и качества, включающих (рис. 1):
- точность верификации пациента,
- точность верификации лекарственного препарата,
- точность дозировки,
- точность времени приема лекарственного препарата,
- точность пути введения,
- соответствие назначений диагнозу пациента,
- точность ведения документации.
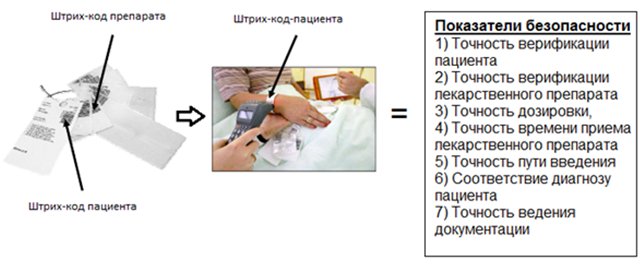
Рис. 1. Внешний вид персональной дозы и сканер-контроль назначений у постели пациента
Формирование электронных врачебных назначений
С точки зрения практической реализации системы лекарственного обеспечения, представленной выше, в стационарном лечебном учреждении, заслуживает внимания автоматизированный (роботизированный) комплекс для обеспечения пациентов ЛПУ лекарственными средствами в форме персональной дозы. Такой комплекс представляет собой всеобъемлющее программно-аппаратное решение процессов назначения, хранения, распределения и контроля лекарственных препаратов по принципу персональной дозы, определенной лечащим врачом для конкретного пациента. Такие комплексы распределения лекарственных препаратов в госпитальном звене все больше становятся стандартом для большинства современных лечебных учреждений США и Западной Европы [6–8].
Характерно, что в процессе реальной работы такие комплексы способствуют:
- повышению уровня контроля со стороны фармацевтического персонала не только за движением лекарственных препаратов, но и за качеством лекарственных назначений;
- усилению профессиональной роли госпитального фармацевтического персонала;
- повышению его непосредственной интеграции в лечебный процесс;
- снижению возможности возникновения медицинской (фармацевтической) ошибки;
- снижению нагрузки на средний и младший медицинский персонал, освобождая его от рутинных ручных операций подготовки лекарственных препаратов к выдаче пациентам, находящимся на лечении, что практически исключает саму возможность появления медицинских ошибок, связанных с человеческим фактором.
Что касается собственно пациента, то такая система обеспечивает для него:
- своевременную, полную и контролируемую доставку лекарственных препаратов непосредственно к месту лечения;
- повышение качества медицинского обслуживания персоналом за счет времени, которое ранее было занято рутинными операциями.
Также немаловажным преимуществом таких систем является существенная (до 15%) экономия на расходе лекарственных препаратов за счет:
- выдачи на отделение именно персональных доз препаратов, которые в несколько раз меньше по сравнению с аналогичными препаратами в заводских упаковках;
- невозможности несанкционированного и/или нерационального использования;
- возможности контролируемого возврата неиспользованных лекарственных препаратов из отделения в аптеку без нарушения целостности и качества первичной упаковки, что позволяет повторно применять лекарственный препарат по назначению. В ряде случаев только за счет возврата расход лекарственных препаратов снижается более чем на 30% [5].
Схема функционирования программно-аппаратного комплекса
Принципиальная схема функционирования программно-аппаратного комплекса системы лекарственного обеспечения стационарных больных включает несколько основных этапов (рис. 2).
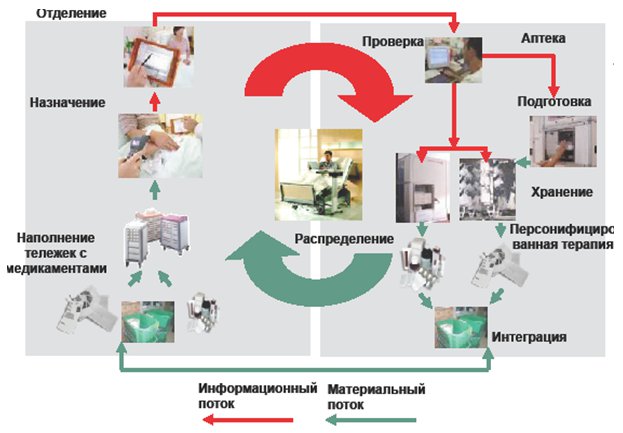
Рис. 2. Принципиальная схема функционирования программно-аппаратного комплекса для обеспечения пациентов ЛПУ лекарственными средствами в форме персональной дозы
Начальный этап предусматривает, что:
- все находящиеся на лечении пациенты снабжены электронными браслетами, с информацией о пациенте;
- лечащий врач, прежде чем назначить пациенту тот или иной препарат, идентифицирует пациента, а затем на основании сведений о его состоянии и фармакологических свойств лекарственных препаратов назначает конкретное лекарство в нужной дозировке на определенное время (персональная доза).
На следующем этапе работник аптеки, получивший такое электронное назначение, проверяет его на предмет соответствия дозировок, фармакологической совместимости и др. и, при отсутствии противопоказаний, направляет его для исполнения.
Упаковка препарата в зависимости от вида предписанной лекарственной формы может осуществляться:
- в заводской упаковке,
- по принципу персональной дозы, в центральном блоке индивидуального дозирования (DrugNest).
Конструкция центрального блока обеспечивает подготовку максимально 44 000 индивидуальных доз, используя для этого 4 400 наименований лекарственных препаратов.
Производственный этап предусматривает комплектацию индивидуальных доз с учетом нахождения пациентов в том или ином лечебном отделении для передачи ответственному лицу — старшей сестре отделения.
На заключительном этапе лекарственный препарат применяется непосредственно в палате под контролем медицинского персонала, путем идентификации штрих кода-пациента и полученной индивидуальной дозы препарата.
Упаковка индивидуальной дозы
Рассмотренная система обеспечения лекарственными препаратами позволяет создавать индивидуальную дозу для любой известной лекарственной формы вне зависимости от упаковки:
- пероральные препараты в госпитальных упаковках (таблетки, капсулы, драже и др.),
- ампулы,
- блистеры,
- свечи,
- тубы.
При этом размеры упаковочной тары — бумажного пакета — подбираются индивидуально.
На каждый пакет наносится информация, включающая:
- наименование препарата,
- вид лекарственной формы,
- номер серии,
- дата упаковки.
- штрих-код, позволяющий идентифицировать лекарственный препарат непосредственно у постели пациента с помощью сканирующего устройства.
Если для одного пациента назначено несколько доз различных препаратов, то пакеты с этими препаратами объединяются с помощью пластикового кольца и образуют так называемое пакетное кольцо (Pick Ring).
Каждое такое пакетное кольцо снабжается сигнатурой (рис. 3), на которой представлена информация о:
- лекарственных препаратах,
- пациенте, для которого они предназначены.

Рис. 3. Внешний вид сигнатуры
Обеспечение использования назначенных препаратов
Еще одно достоинство рассматриваемой системы заключается в том, что она работает не только безошибочно, но и обеспечивает практически 100% использование всех назначенных препаратов.
Даже в тех случаях, если по каким-либо причинам назначенный лекарственный препарат не нашел применения у пациента, то пакет (пакетное кольцо) может быть беспрепятственно возвращено в систему. При этом сохраняются не только значительные ресурсы, затрачиваемые на приобретение лекарственных препаратов, но и не страдает качество лекарственного препарата, так как внешняя упаковка надежно предохраняет его от микробной контаминации.
Преимущества системы автоматизированной фармацевтической логистики
В заключении следует отметить, что рассматриваемая система автоматизированной фармацевтической логистики практически полностью исключает вмешательство человеческого фактора, особенно на этапе среднего медицинского персонала, тем самым минимизируя появление медицинских ошибок и злоупотреблений.
Кроме того, как показали результаты анализа доступной литературы [6–9], собственно технология индивидуального дозирования лекарственных препаратов дает целый комплекс преимуществ, включающий:
- учет лекарственных средств, который ведется в режиме реального времени с точностью до 0,5 таблетки;
- получение достоверной статистики потребления лекарственных препаратов при конкретной патологии в условиях конкретного госпиталя (больницы);
- ведение раздельного учета лекарственных средств, поступающих за счет различных источников (бюджет, ОМС, ДМС, предпринимательская деятельность — в настоящее время до 17 источников);
- достижение прозрачности процессов обеспечения лекарственными средствами пациентов;
- повышение точности доведения лекарственных назначений до пациентов до 99,9%;
- снижение затрат времени на оформление назначений/отпуска лекарственных средств пациентам на 80–90%;
- снижение затрат рабочего времени фармацевтического персонала на 56–72%;
- уменьшение времени на ожидание пациентом лекарственного назначения на 85–92%;
- повышение качества проведения инвентаризации материальных запасов на 10–20%;
- снижение затрат на лечение на 40–54%.
Литература
- Неформальные платежи за медицинскую помощь / Т.В. Богатова, Е.Г. Потапчик, В.А. Чернец, и др.; Отв. ред. С.В. Шишкин; Московский общественный научный фонд, Независимый институт социальной политики. — М.: Транспечать, 2003. — 160 с.
- Панов А.В. Высокотехнологичное лечение с врачебными ошибками [Электронный ресурс].— URL: http://pravo-med.ru/articles/medical_mistake/380/ (электрон. дан. — 2009).
- Перхов В.И. К вопросу о перспективах создания электронного здравоохранения и освобождения медицинских учреждений от отчетов // В.И. Перхов. — Менеджер здравоохранения. — 2010. — № 3. — С. 26-34.
- Шарабчиев Ю.Т. Врачебные ошибки и дефекты оказания медицинской помощи: социально-экономические аспекты и потери общественного здоровья [Электронный ресурс]. — URL: http://www.mednovosti.by/journal.aspx?article=301 (электрон. дан. — 2007).
- About LehighValleyHospitaland Health Network [Электронный ресурс]. — URL: http://www.lvhn.org/ (электрон. дан. — 2007).
- Colen H.B. Trends in Drug Distrribution and Medication Safety // H.B. Colen, Janknegt R. — EJHP Practice. — v. 5. — N 5. — 2006. — p. 2.
- Dijstelbloem- de Jong Y. Ctntralised Automated Drug Dispensing System // Y. Dijstelbloem-de Jong, H.W. Harting. — EJHP Practice. — v. 5. — N 5. — 2006. — p. 3–4.
- Krings A.W. The Role of Unit-Based Cabinets // A.W. Krings. — EJHP Practice. — v. 5. — N 5. — 2006. — p. 9–11.
- Medication Errors Injure 1.5 Million People and Cost Billions of Dollars Annually» Report Offers Comprehensive Strategies for Reducing Drug-Related Mistakes [Электронный ресурс]. — URL: http://pravo-med.ru/articles/medical_mistake/2753/ (электрон. дан. — 2002).
